Vous avez choisi d’accoucher dans notre maternité, et au nom de toute l’équipe médicale et paramédicale, nous vous remercions de votre confiance.
Composition de l’équipe médicale:
Les gynécologues obstétriques et médicales
Dr H. TISSOT, Cheffe de service et de Pôle
Dr E. GHASSIRI
Dr M. ISOUL-HOOPER
Dr G. LEMAISTRE
Dr A.-E.NGUYEN
Dr M. STAHL
Dr S. BENAMER
Dr I. SAMAD
Dr A. JUBERT
Les pédiatres
Dr R. ERBANI, Chef d’unité
Les sages-femmes
H. QUENNET, coordinatrice
L’encadrement
V. CHAINON, cadre de Pôle
Nous allons donc assurer la surveillance de votre grossesse et vous allez pouvoir vous préparer à votre accouchement.
Il s’agit d’un événement important de votre vie de femme et de future mère, et qui soulève immanquablement de nombreuses questions. Toute notre équipe s’attachera dans la mesure du possible, à anticiper vos questions en apportant les réponses que nous pensons les plus adaptées.
Tous les renseignements que vous trouverez sur ce site ont pour but de compléter les informations qui vous seront délivrées oralement par les médecins et les sages-femmes que vous serez amenée à rencontrer pendant la surveillance de votre grossesse.
Ces informations ne peuvent sans doute pas répondre à toutes vos interrogations. Dans tous les cas, je vous demande de ne pas hésiter à poser toutes les questions que vous jugerez nécessaires.
Ne doutez pas de notre compréhension et de notre aide, et je me permets de vous souhaiter, Madame, une excellente grossesse et l’accouchement que vous espérez.
Le Chef de Service
- Informations administratives
- Votre suivi de Grossesse
- Au moment de l'accouchement
- Après votre accouchement
La constitution de votre dossier
Au moins une visite obligatoire est à réaliser à la maternité pour créer votre dossier médical et administratif.
Lors de cette consultation, vous devez apporter tous les résultats d’examens en votre possession, ainsi que vos cartes d’identité, de sécurité sociale et de mutuelle (avant le 6ème mois). Si besoin une borne permettant la mise à jour de votre carte vitale est à votre disposition au bureau des entrées ou dans le hall de l’hôpital général près des hôtesses.
Il vous sera proposé de désigner une personne de confiance. Le document correspondant sera conservé dans votre dossier médical durant toute la grossesse.
Si les disponibilités du service le permettent et dans la mesure où l’accord de prise en charge par votre mutuelle est obtenu vous aurez la possibilité d’avoir une chambre individuelle. Cela donnera lieu à une facturation plafonnée à 45€ par jour auprès de celle-ci.
La déclaration de grossesse
A la fin du 1er trimestre de grossesse (après l’échographie de datation) et obligatoirement avant 14 semaines de grossesse, le médecin ou la sage-femme que vous consulterez établira la déclaration de grossesse, grâce à un imprimé spécifique.
LES DEUX PREMIERS FEUILLETS, BLEUS, SONT À ENVOYER À L’ORGANISME CHARGÉ DES PRESTATIONS FAMILIALES. Ces documents permettent le calcul de vos droits.
LE TROISIÈME FEUILLET, ROSE, EST À ENVOYER À L’ORGANISME D’ASSURANCE MALADIE DONT VOUS DÉPENDEZ. Il permet la prise en charge de la grossesse et de l’accouchement et le calcul de la date (administrative) de votre accouchement dont dépendent vos congés pré et postnataux.
Prenez soin de lire les explications jointes et de photocopier le premier feuillet.
Suite à cette déclaration, la maison de département (service de protection maternelle et infantile) vous transmet une lettre d’information sur les aides qu’elle peut vous apporter tout au long de votre grossesse Vous pouvez par ailleurs, si vous le souhaitez, prévenir votre employeur.
La déclaration de naissance
Cette déclaration doit être effectuée dans les trois jours ouvrables suivant la naissance de votre enfant, à la mairie du lieu de naissance.
Dans notre établissement, il vous est proposé de faire cette déclaration en votre lieu et place. Un agent du bureau de l’état civil de la mairie passera dans votre chambre le lendemain de votre accouchement (surlendemain en cas de naissance le week-end ou jours fériés) pour s’assurer des noms et prénoms que vous souhaitez donner à votre (vos) enfant(s).
Environ 48 heures après, le livret de famille vous sera retourné à la maternité de l’hôpital où vous pourrez le récupérer.
En aucun cas, ce livret ne pourra vous être adressé à domicile.
La reconnaissance anticipée
Qu’elle est la différence entre une déclaration de naissance et une reconnaissance ?
La déclaration de naissance est simplement l’enregistrement à l’état civil de la naissance d’un enfant. La reconnaissance est une démarche volontaire, permettant d’établir officiellement la filiation paternelle et (ou) maternelle. Elle permet d’enregistrer le lien légal existant entre parent(s) et enfant, et donc de déterminer l’existence d’une famille.
La reconnaissance par l’un des parents n’établit pas de façon automatique la filiation à l’égard de l’autre parent.
Quand devez-vous faire la reconnaissance ?
Soit avant la naissance, ce qui est souhaitable : cela permet d’accélérer les démarches administratives ultérieures à la naissance. Cette démarche peut se faire dès le début de la grossesse.
Soit après la naissance.
Comment se fait la reconnaissance ?
La reconnaissance peut être faite dans n’importe quelle mairie, quel que soit le lieu de naissance de l’enfant ou le domicile du père et/ou de la mère. La reconnaissance peut être également reçue par un notaire. Il suffit au(x) parent(s) de se présenter muni(s) d’une pièce d’identité ou d’un extrait de naissance.
Qui exerce l’autorité parentale ?
L’autorité parentale est exercée en commun sur l’enfant si ses parents, l’ayant tous les deux reconnu avant l’âge de un an, vivent ensemble au moment de la reconnaissance conjointe ou de la reconnaissance.
Passé ce délai d’un an, l’autorité parentale est exercée par la mère. Toutefois, elle peut être exercée en commun par les deux parents s’ils en font la déclaration conjointe au Tribunal de Grande Instance.
Quand remet-on un livret de famille ?
Le livret de famille, prévu uniquement pour les parents de nationalité française, ne peut être établi par la mairie qu’après la reconnaissance de l’enfant.
La simple déclaration de naissance n’est pas suffisante. Le livret de famille est remis au père et/ou à la mère qui ont reconnu l’enfant.
Le double nom
La loi permet désormais d’attribuer le double nom à votre enfant. Vous devez alors effectuer une déclaration conjointe de 1er enfant commun. Vous pouvez vous enregistrer auprès de votre mairie.
Le rôle de votre entourage
Vous avez la possibilité, lorsque vous êtes hospitalisée dans le service (au moment de votre accouchement et éventuellement en cours de grossesse), de désigner :
- UNE PERSONNE DE CONFIANCE, pour la durée de l’hospitalisation, qui pourra vous assister si vous le souhaitez, pour l’information médicale et donner un avis pour toute intervention thérapeutique dans le cas où vous seriez hors d’état d’exprimer votre volonté. Cette possibilité de désigner une personne de confiance vous sera proposée dès votre arrivée dans le service et peut se faire à tout moment de votre hospitalisation ; sa désignation reste facultative.
- UNE PERSONNE À PRÉVENIR en cas de problème médical grave qui surviendrait pendant votre hospitalisation.
- UNE PERSONNE RESSOURCE pour s’occuper des questions quotidiennes au cours de votre séjour hospitalier.
Leur existence n’est cependant pas réglementée par un texte de loi.
Ces différents rôles peuvent échoir à la même personne ou être remplis par des personnes différentes.
Les congés maternité
|
Type de grossesse |
Durée totale du congé (en semaines) |
Période prénatale (en semaines) |
Période postnatale (en semaines) |
|
1er ou 2ème enfant |
16 |
6* |
10** |
|
3ème enfant |
26 |
8 |
18 |
|
Grossesse gémellaire |
34 |
12 |
22 |
|
Triplés ou plus |
46 |
24 |
22 |
(*) : 42 jours calendaires à compter de la veille de la date prévue (pour la sécurité sociale) pour l’accouchement.
(**) : 10 semaines = 70 jours Jour de l’accouchement + 69 jours.
Les différents types de maternité
En France, les maternités sont réparties en différents niveaux du fait de la présence ou non d’un service de néonatologie ou de réanimation néonatale :
- LES MATERNITÉS DE TYPE I sont des maternités où les mamans et les bébés, se portant bien, n’ont pas besoin de soins particuliers (autres que la prise en charge habituelle).
- LES MATERNITÉS DE TYPE II sont des maternités où il existe des lits de néonatologie permettant d’accueillir des enfants de + 32 semaines, ne nécessitant pas de réanimation.
- LES MATERNITÉS DE TYPE III sont des maternités où il existe un service de réanimation néonatale permettant de prendre en charge les enfants très prématurés de moins de 32 semaines ou les enfants nécessitant une réanimation néonatale. Dans ces maternités, il existe une unité de réanimation maternelle.
Certaines maternités possèdent également un service de chirurgie pédiatrique. Pendant votre grossesse, si une pathologie est diagnostiquée chez vous ou chez votre bébé, pouvant conduire à une naissance prématurée ou à des soins spécifiques à la naissance de votre enfant, il pourra être décidé avec votre accord de vous transférer dans une maternité présentant le niveau adéquat. Ceci a pour but une meilleure prise en charge de votre enfant à la naissance, ainsi que d’éviter la séparation mère-enfant pendant les premiers jours de vie.
Hygiène de vie et alimentation
Alimentation
La prise de poids moyenne est de 12 kg au cours d’une grossesse, mais peut varier en fonction du poids initial. Il est important de manger varié et équilibré, notamment des sources de :
Protéines : viande, poisson ou œufs,
Vitamines : fruits, légumes,
Calcium : produits laitiers,
Iode : sel iodé, poisson.
Si vous n’êtes pas immunisée contre la toxoplasmose :
- Lavez vos mains avant et après la manipulation d’aliments crus,
- Ne consommez que de la viande bien cuite,
- Lavez abondamment les crudités, salades, herbes aromatiques,
- Consommez des aliments surgelés,
- Nettoyez soigneusement les surfaces de cuisine, les ustensiles,
- Utilisez des gants pour le jardinage ou le changement de litière des chats.
En prévention de la listériose :
La listériose est une maladie d’origine alimentaire pouvant être responsable d’infections materno-fœtales.
- Evitez de consommer certains aliments : fromages à pâte molle et au lait cru, croûtes de fromage, fromage râpé, coquillages crus, poissons fumés, charcuterie,
- Veillez à bien cuire les aliments d’origine animale,
- Lavez les légumes crus et les herbes aromatiques,
- Conservez séparément les aliments crus et cuits,
- Nettoyez votre réfrigérateur régulièrement à l’eau javellisée.
Hygiène de la grossesse
Hygiène alimentaire
Que dois-je manger ?
Prévenez les infections urinaires en buvant au moins 1,5 litre à 2 litres par jour.
Consommez au moins 3 produits laitiers chaque jour (calcium et phosphore).
Mangez légumes et fruits, frais ou cuits, toujours bien lavés (vitamines et fibres).
Mangez poissons, viandes, œufs (protéines et fer).
Que dois-je éviter?
Consommez les boissons excitantes avec modération.
Supprimez l’alcool.
Supprimez le tabac.
Ne pas prendre de médicaments sans l’avis du médecin.
TABAC, ALCOOL OU TOUTE DROGUE ASSOCIÉE A LA GROSSESSE = ZÉRO
Apports recommandés en calcium
Adolescence Grossesse Allaitement : 1500 mg/j
Adulte : 1000 mg/j
Ménopause : 1000 mg/j avec hormonothérapie substitutive sinon 1500 mg/j
Sujets âgés : 1500 mg/j
Table de composition des aliments les plus riches en calcium :
|
Aliments |
Calcium (mg) |
| Produits laitiers 1 yaourt (100g) 1 verre de lait (180ml) 2 petits suisses 1 crème dessert 1 mousse au chocolat 1 flan 1 portion de fromage Fromage blanc Emmental, gruyère.. St Paulin, Reblochon… Roquefort, bleu… |
140 200 135 100 65 100 100/100g 300/30g 200/30g 150/30g |
| Produits sucrés Chocolat au lait ou blanc (1 barre = 20g) |
43/20g |
| 1 œuf | 27g |
| Viande / poissons | 15/120g |
| Légumes (200g) Secs Verts Pommes de terre |
140 94 20 |
| Pâtes (50g) = semoule | 10 |
| Fruits (100g) Oléagineux Secs Agrumes |
140 80 30 |
| Eaux (1 litre) Contrex Vittel Badoit Perier Evian |
450 200 175 100 78 |
Hygiène de vie
Que dois-je faire ?
Une bonne hygiène corporelle est nécessaire.
Portez des vêtements confortables et des chaussures à talons moyens.
Dormez de 8 à 9 heures par 24 heures
Ayez une bonne hygiène des dents. Consultez régulièrement le dentiste.
Consultez régulièrement le médecin et/ou la sage-femme.
Vivez détendue, prenez votre temps.
Soyez active : sortez, marchez au grand air, nagez…
Utilisez le train ou l’avion pour les longs voyages.
Que dois-je éviter?
Ne soulevez pas de charges lourdes.
Evitez les sports violents ou dangereux.
Evitez les travaux fatigants.
Evitez les longs trajets en voiture, moto …
La préparation à la naissance
Pendant votre grossesse, vous avez droit à 8 séances de préparation à la naissance prises en charge à 100 % par votre assurance maladie.
Ces séances vous permettront d’aborder avec une sage-femme les différentes étapes de la grossesse, de l’accouchement et des suites de naissance.
Elles comportent une partie relationnelle, d’échanges et un travail corporel (détente, respiration…) pour vous permettre d’accompagner plus sereinement la naissance de votre bébé.
Différentes méthodes peuvent vous être proposées:
La préparation « postures et accouchement » : programme de 5 cours de 1 heure à partir du 7ème mois de grossesse.
La sophrologie : programme de 7 cours de 2 heures à partir du 4ème mois de grossesse.
L’hypnose : 2 vendredis par mois
L’acupuncture : le jeudi
Vous pouvez y associer :
La préparation à la naissance pour les futurs papas :
1 séance collective de 2 heures proposée pendant la grossesse. Y sont abordés les différentes étapes de la grossesse et de l’accouchement, le rôle et la place du futur papa ainsi qu’une visite de la maternité.
L’allaitement :
Si vous vous interrogez sur le mode d’allaitement de votre enfant (maternel ou artificiel), 1 information de 2 heures vous est proposée, animée par une sage-femme consultante en lactation.
La préparation en piscine :
Préparation aquatique qui s’adresse à toutes les femmes enceintes, encadrée par une sage-femme et un maître-nageur pour profiter des bienfaits de l’eau, s’étirer, se détendre, respirer…
La balnéothérapie : au CPP de La Réole
La surveillance de votre grossesse
Le suivi médical de votre grossesse peut être effectué selon votre choix par :
- Votre médecin généraliste
- Votre gynéco-obstétricien
- Votre sage-femme
Vous pouvez prendre rendez-vous auprès des secrétariats aux numéros suivants :
- 05.56.76.57.35 du lundi au vendredi de 9 h à 16 h30, pour le service de gynécologie-obstétrique
- 05.56.76.57.10 pour le centre de planification familiale
- 05.56.76.34.53 pour la consultation de pédiatre.
Consultations de surveillance de grossesse
La 1ère consultation, avant la fin du 3e mois, permettra :
- D’établir le dossier médical,
- De réaliser un examen clinique,
- De prescrire les examens complémentaires et traitements nécessaires,
- De vous informer sur le déroulement du suivi de grossesse,
- De donner les conseils d’hygiène de vie,
- De compléter le formulaire de déclaration de grossesse,
- De vous informer sur les modes de suivi au sein du service
Consultations suivantes :
- Une consultation mensuelle (ou plus si nécessaire) est prévue et remboursée à 100 % par la Sécurité Sociale.
- La consultation permet de veiller au bon déroulement de la grossesse et d’effectuer un examen clinique, de prescrire des examens complémentaires ou des traitements, si nécessaire.
N’oubliez pas d’apporter les documents utiles au suivi de grossesse (renseignements médicaux, carte de groupe sanguin, examens biologiques déjà réalisés, échographies, carnet de vaccination, document d’information signé).
Entretien du début de grossesse
Il sera réalisé, en début de grossesse, par un professionnel de la naissance.
Il permettra éventuellement :
- de mettre en place l’accompagnement nécessaire à une bonne évolution de la grossesse,
- de vous orienter vers une consultation spécialisée : tabacologie, diététique, psychologie,
- d’aborder la question de l’allaitement maternel.
L’entretien prénatal individuel ou en couple
1ère étape de la préparation à la naissance et à la parentalité, cet entretien prénatal vous permet un temps d’échange et d’écoute confidentiel. Il sert à personnaliser les conseils, à dialoguer sur votre suivi de grossesse et votre projet de naissance. Il peut vous aider à orienter la suite de votre préparation. Il permet d’évoquer vos éventuelles difficultés, qu’elles soient psychologiques, matérielles, sociales ou familiales… pour trouver ensemble les moyens d’y répondre.
Consultation pré-anesthésique
Une consultation auprès d’un anesthésiste de la maternité est obligatoire et effectuée le plus souvent au cours du 8e mois de grossesse, même si vous ne désirez pas d’analgésie péridurale pour l’accouchement. Elle permettra à l’anesthésiste d’établir un dossier et de vous donner des informations sur les différents modes d’anesthésie proposés, ou éventuellement nécessaires, lors de votre accouchement.
La consultation d’acupuncture
Une consultation peut vous être proposée avec une sage-femme acupunctrice (douleurs liées à la grossesse, sevrage tabagique, nausées-vomissements, maturation du col…). N’hésitez pas à en parler à la personne qui vous suit.
La consultation de sevrage du tabac
Une consultation peut vous être proposée avec une sage-femme ou un médecin spécialisés en addictologie.
LES EXAMENS BIOLOGIQUES
|
OBLIGATOIRES AU MOMENT DE LA DECLARATION |
OBLIGATOIRES au 6ème MOIS DE LA GROSSESSE |
OBLIGATOIRES AU 8ème et 9ème MOIS |
|
Détermination des groupes sanguins (A.B.O) avec Phénotype Rhésus complet et Kell, |
Sérologie de l’Hépatite B, |
Recherche d’Anticorps Irréguliers (RAI). Si vous êtes rhésus négatif |
D’autres examens non obligatoires peuvent être prescrits :
VIH (test de dépistage du SIDA), Hépatite C avec votre accord,
Marqueurs sériques pour évaluer le risque de Trisomie 21, soit au 1er trimestre entre 11 et 13 semaines et 6 jours d’aménorrhées à la suite de votre 1ère échographie, soit au 2ème trimestre jusque 17 semaines d’aménorrhées si ceux du 1er trimestre n’ont pas été faits.
Dépistage du diabète de la grossesse au 6ème mois s’il n’y a pas d’antécédents, plus tôt en fonction des antécédents. Cela consiste en 1 prise de sang à jeun, 1 autre 1 heure et 2 heures après avoir absorbé 75g de glucose.
La prévention de l’iso-immunisation Rhésus proposée au 6ème mois pour les femmes de rhésus négatif dont le conjoint est de rhésus positif.
Au 9ème mois un prélèvement vaginal pour le dépistage du streptoccoque B
A chaque examen prénatal, un examen des urines sera prescrit.
Le diagnostic anténatal
L’objectif de la surveillance de la grossesse est la mise en évidence en période anténatale de malformations ou problèmes fœtaux pouvant conduire à des handicaps après la naissance.
Parmi ces situations les anomalies chromosomiques, au premier rang desquelles la trisomie 21 ou mongolisme sont les principales causes de handicaps.
Le dépistage de la trisomie 21 peut être envisagé par l’évaluation du risque couru par chaque patiente, cette évaluation nécessite la réalisation conjointe d’une échographie avec mesure de la clarté nucale (qui doit être réalisée entre 11 semaines d’aménorrhée et 13 semaines + 6 jours d’aménorrhée) et le dosage de certains marqueurs sériques qui doivent également être réalisés à la même période.
Ces tests permettent d’obtenir un résultat qui apparaît sous la forme d’une fraction. Lorsque le risque dépasse un seuil qui a été retenu comme égal à 1/250, un caryotype fœtal (par amniocentèse ou prélèvement de villosités choriales) sera proposé. Lorsque le résultat est inférieur au seuil, le risque n’est pas nul mais insuffisant pour envisager la réalisation d’un prélèvement fœtal.
Par ailleurs, un caryotype fœtal peut être envisagé dans certaines situations de risque :
- Existence d’un enfant précédent au sein de la même famille (c’est-à-dire né du même couple) présentant une anomalie chromosomique
- Existence d’une anomalie chromosomique dite équilibrée chez vous ou votre conjoint
- Signes d’appels échographiques (anomalies échographiques)
- Maladie génétique liée au sexe.
Il est important de savoir que l’âge maternel seul n’est plus aujourd’hui une indication de caryotype fœtal
Les échographies pendant la grossesse
3 échographies de votre enfant sont conseillées :
Au premier, au deuxième et au troisième trimestre de la grossesse.
L’échographie permet d’obtenir certaines informations qu’aucun autre examen ne peut fournir, par exemple : l’âge exact de la grossesse, le nombre de fœtus, la croissance, la qualité des échanges entre la mère et le fœtus (par le Doppler) et la morphologie de l’enfant.
Ces examens ne sont pas obligatoires et il vous est possible de signaler au médecin que vous ne souhaitez pas que soit effectuée sur votre enfant une recherche de malformation.
L’échographie permet, en effet, de mettre en évidence certaines malformations éventuelles du fœtus. Malgré les améliorations techniques, l’échographie n’est pas parfaite et il peut se produire qu’une anomalie pourtant bien présente ne soit pas détectée par l’examen.
A l’inverse, certains aspects observés à l’échographie peuvent faire évoquer à tort une malformation du fœtus. Dans ce cas, l’échographie peut être une source d’anxiété pour vous et votre conjoint. Si un doute survenait au cours de l’examen, d’autres examens complémentaires (comme une amniocentèse ou des prélèvements de sang par exemple) et des examens de contrôle vous seraient proposés selon la situation.
En pratique, l’examen est réalisé par un médecin ou par une sage-femme. Il est totalement indolore et ne présente pas de risque connu pour la mère ou pour l’enfant.
Une sonde est posée sur l’abdomen après application d’un gel pour faciliter l’émission et la réception des ultrasons. Dans certaines situations, l’utilisation d’une sonde fine introduite dans le vagin permet de mieux visualiser certaines parties du fœtus ou de ses annexes (placenta, membranes, liquide amniotique).
Il n’est pas nécessaire de venir à jeun. Lors de la première échographie et, dans certains cas, pour les suivantes, il peut être demandé d’avoir la vessie pleine au moment de l’examen.
Les échographies :
Elles sont pratiquées par 3 médecins gynécologue-obstétriciens échographistes sur Langon et 1 sage-femme échographiste sur les deux sites (Langon-La Réole).
- la première, de datation, à 12 semaines ;
- la seconde à 22 semaines (5ème mois);
- la troisième au dernier trimestre (7ème mois).
Il faut savoir que les échographies ne permettent pas de dépister toutes les anomalies.
Patientes rhésus négatif
Prévention de l’allo-immunisation fœto-maternelle
Si vous êtes de groupe sanguin rhésus négatif, comme 15% de la population française, il existe un risque que vous fabriquiez des anticorps contre les globules rouges de votre enfant si celui-ci est de groupe rhésus positif. Ceci porte le nom “d’allo-immunisation Rhésus fœto-maternelle”. Cela sera probablement sans conséquence pour la grossesse actuelle mais peut faire courir un risque pour les grossesses suivantes.
Les risques identifiés sont des anémies sévères et des destructions des globules rouges des fœtus in utero s’ils sont de groupe sanguin rhésus positif. Ces anémies peuvent entraîner une mort in utero du fœtus ou des séquelles graves.
Il n’est pas possible à l’heure actuelle de déterminer de façon simple le groupe sanguin rhésus de l’enfant pendant la grossesse.
Chez les patientes de groupe sanguin rhésus négatif, il sera donc proposé de réaliser une injection « d’immunoglobulines anti-D» pour éviter l’apparition de ces anticorps dans certaines circonstances particulières (saignements, amniocentèse, choc violent sur le ventre, contractions). Il vous sera proposé de réaliser de façon systématique une injection «d’immunoglobulines anti-D» à la fin du 2e trimestre de la grossesse (entre 28 et 30 semaines d’aménorrhée).
A la naissance chez les patientes de groupe sanguin rhésus négatif, un groupage sanguin du bébé sera réalisé. Si le bébé est de groupe sanguin rhésus positif, l’injection de gammaglobulines anti-D vous sera faite. Ces immunoglobulines anti-D, sont des médicaments dérivés du sang d’origine humaine. Elles proviennent de donneurs sélectionnés et toutes les mesures de sécurité sont prises par le fabricant.
Un personnel mixte
Dans le cadre d’une consultation programmée, nos équipes soignantes tiennent compte, dans la mesure du possible, de votre souhait d’une prise en charge par un praticien de votre choix.
Parfois certaines consultations spécialisées sont réalisées par des professionnels (voire un seul) formés et compétents pour ce type de prise en charge (exemple : endocrinologue). Il n’est alors pas possible de choisir son praticien.
En dehors du cas d’une consultation programmée, votre prise en charge au sein des services hospitaliers, est assurée par des équipes mixtes (hommes et femmes) et d’origines diverses. Les soins sont réalisés en fonction d’une organisation de travail déterminée par anticipation sur la base de plannings de travail, de gardes et d’astreinte.
Il est donc fréquent que nous ne puissions pas répondre à une demande de prise en charge par un praticien au choix du patient, par exemple de même sexe.
Par ailleurs, des étudiants en formation médicale ou paramédicale sont susceptibles d’assister aux consultations et aux accouchements.
Ce qu’il faut prévoir
Les documents à apporter
Les documents médicaux :
- Carte de groupe sanguin
- Résultats d’examens de laboratoire
- Toutes les échographies ;
Les documents administratifs :
- Carte de Sécurité sociale
- Carte de mutuelle
- Carte d’identité.
- Le livret de famille ou la reconnaissance anticipée.
Pour les couples non mariés, il est recommandé d’effectuer les démarches nécessaires en vue de la Reconnaissance de l’enfant avant sa naissance.
Par ailleurs, si vous souhaitez que votre enfant porte vos deux noms, vous devez remplir préalablement le document «choix de nom» disponible à la mairie.
La valise
Pour la salle de naissance
Pour la maman
- Un brumisateur pour vous rafraîchir
- Un livre ou des magazines
- Un appareil photo
- Quelques CD
Pour le bébé
- Une brassière en coton
- Une brassière en lainage
- Un baby gros
- Un bonnet
Pendant le séjour
Pour la maman
- Tenues décontractées
- Slips jetables ou en coton
- Soutien-gorge normal ou d’allaitement
- Votre nécessaire de toilette
- Des serviettes de toilette
- Un crayon et une montre
Pour le bébé
- Des brassières en coton
- Des brassières en lainage (au minimum 2 même en période de chaleur)
- Des baby-gros
- Des chaussons ou des chaussettes
- Un bonnet
- Une turbulette / nid d’ange
- Un thermomètre de bain
- Du gel lavant corps et cheveux
- Un thermomètre électronique médical
Un paquet de changes complets, (environ 30 couches) est fourni selon la durée de votre séjour
Votre arrivée à la maternité
L’apparition de contractions douloureuses ou la perte des eaux doivent vous amener à vous présenter à la maternité le jour même.
Dans quels autres cas consulter ?
Vous devez également consulter immédiatement en cas :
- D’hémorragie, de saignements, de diminution ou absence des mouvements fœtaux, de fièvre inexpliquée,
- D’apparition récente de tout autre signe inhabituel (vomissements, maux de tête…prise de poids importante en quelques jours, œdème….).
- Le jour du terme prévu de votre accouchement
Cette liste n’est pas exhaustive et pour tout motif d’inquiétude vous pouvez nous contacter
24h sur 24h et 7j sur 7j au 05 56 76 57 37
Une hospitalisation en maternité peut s’avérer nécessaire afin de procéder à un bilan détaillé.
Présentez-vous à la sage-femme de garde de jour comme de nuit au 1er étage de l’Hôpital.
Une sonnette est à votre disposition à l’entrée pour signaler votre présence.
Qui peut m’accompagner ?
Une seule personne (conjoint ou autre) sera autorisée à vous accompagner en salle de naissance.
Si possible, et en dehors de l’urgence bien sûr, nous vous conseillons de prendre une douche avant votre arrivée à la maternité et d’enlever bijoux et vernis à ongle.
N’oubliez pas de présenter :
- Vos documents administratifs (livret de famille et/ou reconnaissance anticipée et cartes d’identité, carte de Sécurité sociale et/ou carte de mutuelle),
- Votre carte de groupe sanguin,
- Les divers examens en votre possession (examens de laboratoire, échographies, radiographies…)
- La dernière ordonnance de vos traitements personnels en cours (ex : levothyrox, insuline, antidépresseurs…).
La césarienne programmée
La césarienne permet l’accouchement par une incision de l’abdomen et de l’utérus, lorsque les conditions, chez la mère ou chez l’enfant, ne sont pas favorables à un accouchement par les voies naturelles.
Comment se passe l’opération ?
L’intervention est réalisée le plus souvent sous anesthésie loco-régionale (péridurale ou rachi-anesthésie) cependant, une anesthésie générale est parfois nécessaire, selon votre cas et les décisions du chirurgien et de l’anesthésiste.
L’ouverture de l’abdomen se fait par une incision horizontale dans la plupart des cas. Parfois, une incision verticale est préférable du fait des antécédents ou de circonstances particulières. L’ouverture de l’utérus permet d’extraire l’enfant qui est confié à la sage-femme ou au pédiatre.
Les parois de l’utérus et de l’abdomen sont ensuite suturées.
Si une césarienne est nécessaire elle se fait dans la salle d’intervention, attenante aux salles de naissance.
La présence du papa est parfois possible en cas de césarienne programmée, accompagné d’une aide-soignante du service maternité. Après l’intervention vous irez en salle de surveillance post interventionnelle à côté du bloc opératoire pendant 2 heures.
En cas de césarienne le papa pourra avoir le privilège du ‘peau à peau’ s’il le souhaite en attendant la fin de l’intervention et votre retour en chambre.
Que se passe-t-il après une césarienne ?
Les suites d’une césarienne et la durée d’hospitalisation sont un peu plus longues que celles d’un accouchement par les voies naturelles. Par contre, vous pourrez allaiter et vous occuper de votre bébé comme après un accouchement par les voies naturelles.
La césarienne n’empêche pas d’avoir d’autres grossesses ultérieurement. En dehors de certains cas, un accouchement par les voies naturelles peut le plus souvent être envisagé pour les grossesses suivantes.
Existe-t-il des inconvénients ou des risques ?
La césarienne est une intervention courante dont le déroulement est simple dans la majorité des cas.
Dans les suites de l’intervention, les douleurs des premières heures sont prises en charge par des traitements antalgiques puissants.
Parfois, un hématome ou une infection (abcès) de la cicatrice peuvent survenir, nécessitant le plus souvent de simples soins locaux.
Un traitement anticoagulant est prescrit afin de réduire le risque de phlébite (formation d’un caillot dans une veine des jambes) ou d’une embolie pulmonaire.
Exceptionnellement, une hémorragie ou une infection sévère peuvent survenir dans les jours suivant l’opération et nécessiter des traitements spécifiques, voire une ré intervention.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération. Il est impératif d’informer le médecin de vos antécédents (personnels et familiaux) et de l’ensemble des traitements et médicaments que vous prenez.
En pratique
Avant l’opération :
- Une consultation pré-anesthésique doit être réalisée systématiquement,
- Le plus souvent, vous serez hospitalisée le matin de la césarienne,
- Après une prémédication (tranquillisant), vous serez conduite au bloc opératoire,
- Une perfusion sera mise en place puis l’anesthésie sera réalisée. En cas d’anesthésie générale, celle-ci sera débutée au dernier moment après les préparatifs de la césarienne.
Après l’opération :
- Vous serez surveillée quelques heures en salle de réveil avant de retourner dans votre chambre,
- Une sonde urinaire, de même que la perfusion intraveineuse, sont généralement laissées les premières heures postopératoires et dans de rares cas pour une durée supérieure,
- Un traitement anticoagulant est instauré dans les suites,
- La reprise d’une alimentation normale se fait en général rapidement,
- La sortie a généralement lieu entre le 4ème et le 6ème jour postopératoire.
Après la sortie
-
- Un saignement vaginal modéré est banal au cours de la période postopératoire et peut durer jusqu’à 3 semaines,
- Il est recommandé d’attendre la fin des saignements pour reprendre une activité sexuelle,
Des douches sont possibles dès le lendemain de l’opération mais il est recommandé d’attendre trois à quatre semaines avant de prendre un bain,
- Après votre retour à domicile, si des douleurs, des saignements, des vomissements, de la fièvre, une douleur dans les mollets, ou toute autre anomalie apparaissent, il est indispensable d’en informer votre médecin ou de contacter la maternité,
- Enfin, abstenez-vous pendant un mois de porter des charges lourdes.
Si vous avez d’autres interrogations, n’hésitez pas à poser à l’équipe médicale toutes les questions que vous souhaitez.
La césarienne peut également être non programmée et décidée en cours de travail par l’équipe médicale. La prise en charge sera similaire.
Texte inspiré des recommandations du Collège des Gynéco-obstétriciens
L’accouchement
En salle de naissance, votre interlocuteur privilégié est la sagefemme de garde qui vous informe des différentes étapes de votre travail et surveille l’évolution de l’accouchement. Etudiants sages-femmes ou internes participent à cette surveillance.
Afin de favoriser l’accouchement, bain, ballon, lianes d’étirement, pratique de différentes postures, homéopathie, acupuncture, déambulation peuvent vous être proposés si vous le souhaitez.
Si vous avez des souhaits particuliers et un projet de naissance parlez-en avec la sage-femme dès votre admission.
La sage-femme est assistée d’une aide-soignante ou d’une auxiliaire de puériculture.
Elle peut à tout moment faire appel au gynéco obstétricien de garde pour avis. Celui-ci peut être amené à intervenir pour une prise de décision, pour une aide à la naissance de votre enfant (forceps, césarienne,…)
L’équipe d’anesthésie, (médecin et infirmier anesthésiste), de garde 24h sur 24h peut effectuer, sauf contre-indication médicale, une analgésie péridurale.
L’équipe pédiatrique est disponible 24h sur 24h.
En salle de naissance, Quel que soit le mode d’accouchement, dès sa naissance, votre enfant reste près de vous.
Le temps de la 1ère rencontre et de la découverte sont respectés.
Un échange en « peau à peau » vous est proposé. Ces moments privilégiés sont bien entendu vécus en présence du papa.
C’est le moment idéal pour faire connaissance et l’occasion d’une mise au sein précoce si vous désirez allaiter.
Dans le cas contraire lui proposer le 1er colostrum est également possible.
Environ 2h après la naissance, si tout est normal vous regagnerez votre chambre.
Le déclenchement du travail
Dans la majorité des cas la mise en route du travail est spontanée. Dans certaines circonstances, le médecin peut vous proposer un déclenchement de l’accouchement. Le déclenchement consiste à provoquer des contractions de l’utérus pour faire démarrer le travail (c’est-à-dire le processus qui aboutit à l’accouchement). Ce déclenchement peut être d’indication médicale, c’est-à-dire que votre état de santé ou celui de votre bébé nécessite une naissance sans plus attendre.
Dans certaines circonstances il n’y a pas d’indication médicale au déclenchement du travail, mais après entente avec votre médecin il a été convenu d’envisager la naissance de votre enfant.
Lorsqu’il n’y a pas de raison médicale pour provoquer l’accouchement, les termes utilisés sont : déclenchement «de convenance» ou «de principe» ou encore «accouchement programmé». Cette technique présente des avantages pour l’organisation des familles. En revanche, il n’existe pas à ce jour de bénéfice médical démontré. La décision définitive sera prise par un gynécologue obstétricien.
Les conditions nécessaires pour réaliser un déclenchement sont : une grossesse d’au moins 39 semaines d’aménorrhée (environ 8 mois et demi) et un col de l’utérus «favorable» (col ramolli et déjà un peu ouvert). Lorsque ces conditions sont réunies, l’évolution du travail – durée, douleur, anesthésie péridurale, éventualité d’une césarienne, état de l’enfant à la naissance – n’est pas différente de celle d’un accouchement qui se déclenche spontanément.
En pratique
Vous serez admise à la maternité soit la veille au soir, soit le matin même du déclenchement.
Compte tenu des urgences habituelles en salle d’accouchement, nous vous demandons de bien vouloir téléphoner avant de vous déplacer pour vérifier la disponibilité de la salle d’accouchement.
La méthode de déclenchement la plus répandue comporte une perfusion de produit (ocytocine) qui provoque des contractions, associée à une rupture artificielle de la poche des eaux. Parfois la préparation du col peut nécessiter le recours à l’application locale d’un produit maturant ou la pose d’un ballonnet.
Terme dépassé
Si vous n’avez pas accouché à la date prévue, il est nécessaire de prévoir une consultation à terme.
Vous aurez rendez-vous avec une sage-femme. Un monitoring (enregistrement du rythme cardiaque fœtal), sera réalisé pendant au moins 20 minutes.
Au cours de cette consultation, la sage-femme vérifiera avec vous la date du terme et l’absence de pathologie.
Un examen avec une prise de tension, un examen urinaire, un toucher vaginal et parfois une échographie seront réalisés.
En l’absence de pathologie, un nouveau rendez-vous vous sera donné.
En cas d’anomalie obstétricale, l’obstétricien sera prévenu pour décider de la conduite à tenir.
Si le travail ne se déclenche pas spontanément, il vous sera proposé de déclencher le travail à terme + 6 jours (terme variable en fonction des maternités). Les modalités du déclenchement vous seront expliquées par le médecin et la sage-femme, en fonction des conditions locales et de la dilatation du col.
Ces consultations de terme dépassé peuvent prendre parfois un peu de temps, et il est donc conseillé de ne pas venir avec des enfants en bas âge.
Utérus cicatriciel
Vous avez une cicatrice sur l’utérus (le plus souvent pour une césarienne à l’occasion d’une grossesse antérieure) et vous êtes actuellement enceinte.
La conduite à tenir pour l’accouchement sera définie, en accord avec vous, par le médecin qui suit votre grossesse.
La césarienne sera de mise dans certaines conditions (pathologie de grossesse, présentation du siège, gros bébé suspecté, plusieurs cicatrices utérines…). Dans les autres cas, l’accouchement par les voies naturelles peut être envisagé (on parle alors d’épreuve utérine).Le risque essentiel de l’accouchement sur utérus cicatriciel est la rupture utérine. Ce risque est de l’ordre de 1%.
La rupture se produit tout à fait exceptionnellement en dehors du travail, elle est alors imparable et le pronostic fœtal est sombre. Le plus souvent, elle survient en cours de travail et est précédée de signes prémonitoires (anomalies du rythme cardiaque fœtal au monitoring, stagnation de la dilatation du col, douleur persistante et continue malgré l’anesthésie péridurale…) permettant à l’équipe obstétricale sur place de prendre la décision de césarienne en cours de travail.
Il existe d’autres risques non négligeables et notamment celui d’anomalies d’implantation du placenta pour les grossesses suivantes.
Ainsi environ 70% des femmes ayant un antécédent de césarienne sont orientées vers un accouchement par les voies naturelles et parmi celles-ci, 80% accouchent effectivement sans problème par les voies naturelles.
Comparée à l’accouchement par les voies naturelles, la césarienne prophylactique (c’est-à-dire faite avant tout début de travail) ou la césarienne en cours de travail expose à des complications plus graves et fréquentes (phlébite, hémorragie, infections nosocomiales…).
Il est clair que la difficulté de ce choix entre la césarienne prophylactique et l’épreuve utérine est directement liée à la cicatrice utérine, c’est-à-dire à l’indication de la 1ère césarienne.
Une césarienne engage donc votre avenir obstétrical, et l’indication de la toute première césarienne doit être toujours mûrement réfléchie.
Nous sommes bien sûr à votre disposition pour discuter avec vous de la meilleure conduite à tenir pour votre accouchement.
Version par manœuvres externes (VME)
A la consultation du 8e mois, si votre bébé se présente par le siège (fesses en bas), les médecins pourront vous proposer de réaliser une version par manœuvres externes qui consiste à retourner le bébé qui se présente par le siège pour lui amener la tête en bas, position habituelle pour un accouchement par les voies naturelles.
La version se fait par manipulation du ventre de la mère par le médecin. Après vérification de la position de l’enfant (par palpation et par échographie), les mains de l’accoucheur aident l’enfant à se retourner tête en bas.
La version peut se pratiquer aux cours des 8e et 9e mois. Son taux de succès est de 40 à 60%.
En cas d’échec de la version, l’accoucheur évaluera les chances de succès d’un accouchement naturel ou la nécessité éventuelle de programmer une césarienne en fonction de la position du bébé et de sa taille ainsi que de la taille de votre bassin.
En pratique
- Vous aurez un rendez-vous à la maternité le jour de la version.
- La version est précédée du contrôle de la présentation et d’un enregistrement du rythme cardiaque fœtal.
- Un traitement pour faciliter le relâchement de l’utérus est parfois nécessaire.
- La version elle-même ne dure que quelques minutes,
- Un contrôle du monitoring est effectué, et parfois une prise de sang.
- Si vous êtes de groupe sanguin rhésus négatif, une injection de gamma globulines anti D vous sera faite.
- Après la version, le retour à domicile se fait le jour même.
Les suites de naissance
Les suites de naissances immédiates sont les deux heures qui suivent la naissance, votre bébé et vous-même restez en salle de naissance.
Pendant cette période, la surveillance médicale reste importante avec prise répétée de votre tension artérielle, de votre pouls, de la vérification du bon état contractile de l’utérus et des pertes sanguines. Parallèlement, les premiers soins sont donnés à votre bébé.
Enfin, une petite toilette est faite et on vous réinstalle normalement sur votre lit d’accouchement.
Après être restés deux heures en salle d’accouchement, vous allez, avec votre bébé, être hospitalisés en service de Maternité.
La durée d’hospitalisation est habituellement de 3 jours si l’accouchement s’est déroulé normalement par les voies naturelles et de 5 jours après une césarienne, le premier jour étant le lendemain de la naissance.
La sortie précoce concerne les accouchements à terme et la surveillance, à domicile, est faite par des sages-femmes libérales. Les conditions de ce retour précoce sont très précises (renseignements auprès de la Maternité).
La sage-femme, en service de maternité, surveille les seins (tension, douleur), la fréquence cardiaque, la tension artérielle, la température, la diminution normale du volume de l’utérus, la cicatrisation du périnée, les pertes sanguines (aspect, abondance), les membres inférieurs.
Les soins sont donnés dans votre chambre par l’équipe soignante et vous bénéficierez de conseils personnalisés pour votre bébé et vous-même.
L’hygiène vulvaire doit être réalisée au moins deux fois par jour après un accouchement normal, avec un savon à PH neutre. Après une césarienne, la surveillance de la cicatrice cutanée est régulière.
Si vous choisissez d’allaiter, vous pouvez le faire dès la salle d’accouchement. Les premiers jours, votre bébé sera nourri par une substance très riche, le colostrum, en attendant la montée de lait qui a lieu vers le troisième jour (vos seins deviennent durs et chauds).
Si, en revanche, vous ne souhaitez pas allaiter, vous serez accompagnée dans votre choix.
Après l’accouchement, vous pouvez être fatiguée et sujette au «baby blues». Avec du repos, tout doit rentrer dans l’ordre. Bien entendu, il faut signaler à l’équipe soignante si votre moral ne s’améliore pas.
Les repas
Une fiche de goût vous est remise à l’entrée. Pensez à la remplir le plus tôt possible afin de satisfaire votre demande.
Les repas sont servis dans votre chambre aux heures suivantes :
- Petit déjeuner : entre 8h et 8h30
- déjeuner : 12h30
- dîner : 18h30
Les repas d’accompagnants doivent être commandés la veille ou au plus tard 2h avant le repas.
Un seul plateau d’accompagnant est autorisé à chaque repas.
Les tarifs sont consultables à l’accueil de l’hôpital.
Les visites
Lors de votre hospitalisation en service de maternité, les visites ne sont autorisées que l’après-midi : de 12h à 21h. Nous vous demandons d’informer votre entourage.
Seul votre conjoint ou une personne de votre entourage est accepté à toute heure et autorisé à passer la nuit auprès de vous : afin de satisfaire une majorité, la location de la couchette n’excèdera pas 2 nuits.
Il est souhaitable que les lits d’accompagnants soient rangés avant 9h du matin afin de ne pas gêner les soins.
Les tarifs sont consultables à l’accueil.
Les enfants comme les adultes, en périodes d’incubation ou atteints de maladies contagieuses doivent s’abstenir de visites auprès des nouveau-nés et des mamans.
Les enfants de moins de 15 ans ne sont pas admis hormis les frères et sœurs du bébé.
Même si ces visites sont agréables, pensez à vous ménager des périodes de repos tout au long de la journée pour vous et votre enfant.
Des pancartes pour limitation des visites en nombre et en durée sont à la disposition des mamans et/ou à l’usage du service.
Nous sommes très attachés à la confidentialité de nos patientes. Nous ne pouvons pas donner par téléphone d’informations vous concernant. Ces informations seront communiquées à votre conjoint ou à la personne de confiance que vous avez désignée.
N’hésitez pas à limiter vos visites afin de pouvoir vous reposer.
La vie en collectivité impose quelques contraintes notamment le respect du repos de chacun. Merci d’y veiller.
Combien de jours allez-vous rester à la maternité après l’accouchement ?
Sortie après un séjour standard en cas d’accouchement par voie basse.
- Si vos suites de couches se sont déroulées normalement et que votre bébé est en bonne santé, vous resterez à la maternité entre 72 et 96 heures (3 ou 4 jours) après la naissance.
- Après votre sortie de maternité, une sage-femme ou un médecin assure votre suivi médical et celui de votre bébé, selon les modalités suivantes :
- La 1ère visite est à effectuer si possible dans la semaine qui suit la sortie (ou au mieux dans les 48 heures après votre sortie).
- La 2ème visite est planifiée selon l’appréciation du professionnel en charge du suivi. Des visites supplémentaires peuvent être réalisées en fonction des éléments médicaux à surveiller et/ou vos besoins.
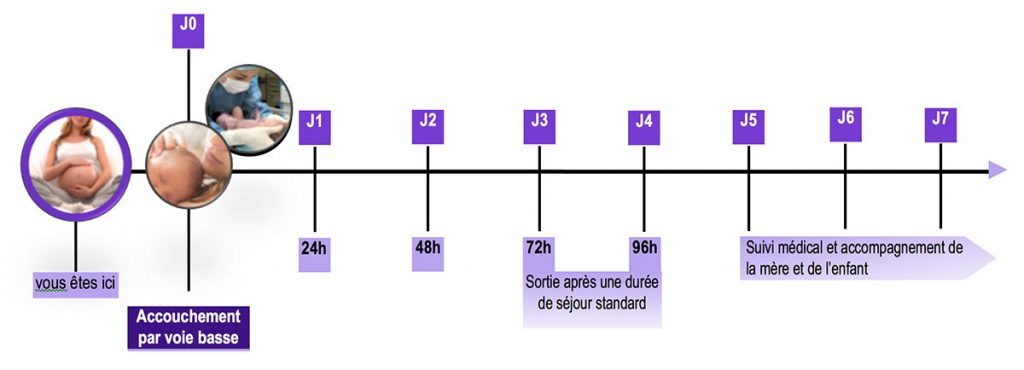 Protocole et suivi accouchement par voie basse
Protocole et suivi accouchement par voie basse
Sortie après un séjour standard en cas de césarienne
- Si vos suites de couches se sont déroulées normalement et que votre bébé est en bonne santé, vous resterez à la maternité entre 96 et 120 heures (4 à 5 jours) après la naissance.
- Après votre sortie de maternité, une sage-femme ou un médecin assure votre suivi médical et celui de votre bébé selon les mêmes modalités décrites ci-dessus.
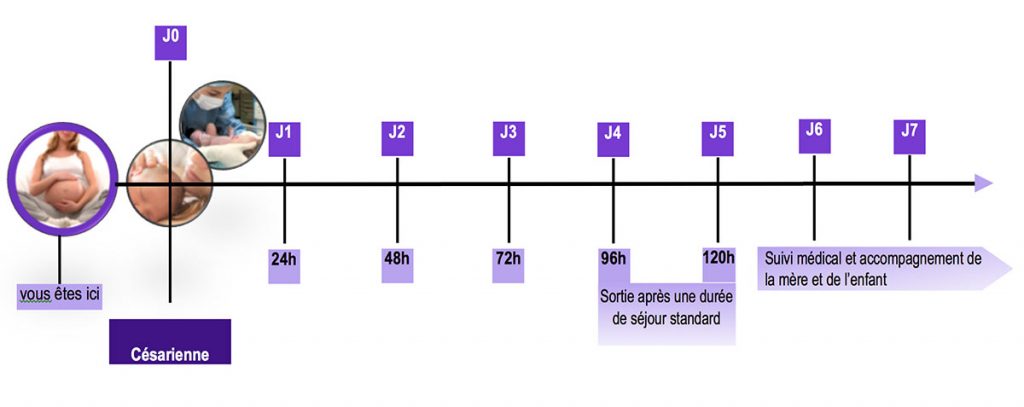 Protocole et suivi accouchement par césarienne
Protocole et suivi accouchement par césarienne
En quoi consiste le suivi ?
Au cours des visites de suivi (quel que soit le type de sortie), le professionnel de santé que vous avez choisi assure :
- Pour votre enfant : son examen clinique (poids, hydratation…)
- Pour vous : votre examen clinique, les soins nécessaires et le suivi de l’allaitement.
Le professionnel de santé que vous avez choisi répond à vos questions et vous apporte les conseils dont vous avez besoin.
Puis sont à planifier prioritairement :
- Pour votre enfant : une consultation entre J6 et J10 préférentiellement chez un pédiatre (libéral ou de PMI), ou un médecin généraliste ayant l’expérience des nouveau-nés,
- Pour vous : une consultation postnatale entre 6 et 8 semaines, réalisée par un médecin ou une sage-femme après l’accouchement (examen clinique, évaluation pelvi-périnéale et abdominale en vue d’une prescription de rééducation, choix d’une méthode de contraception).
L’ensemble de votre suivi médical sera pris en charge à 100% par votre assurance maternité jusqu’au 12ème jour après votre accouchement ; celui de votre bébé sera pris en charge à 100% pour les examens réguliers et obligatoires réalisés par le médecin, et certains examens de suivi mère-enfant réalisés par la sage-femme, à domicile, jusqu’à son 7ème jour.
A partir du 8ème jour après l’accouchement, son suivi médical sera pris en charge au titre de la maladie. Il peut être assuré sans avance de frais dans les services de PMI.
Informations utiles pour votre bébé
Ne restez pas isolée
Pendant le premier mois, les professionnels de la PMI, en plus de votre pédiatre ou de votre sage-femme, peuvent vous conseiller notamment :
Sur les soins, le bain, les massages, le portage,
Sur l’alimentation, les vitamines D et K,
Sur toutes autres interrogations.
Demandez l’aide de votre entourage
Si vous ne supportez plus les pleurs de votre bébé, solliciter une personne présente pour prendre le relais. Sinon posez le bébé dans son berceau, surtout ne le secouez pas. Sollicitez un soutien auprès d’un professionnel de santé : sage-femme, médecin, puéricultrice…
Consultez rapidement, si votre bébé
- A de la fièvre (>38°C) ou une température trop basse (< 36°C)
- Est gêné pour respirer.
- A de la diarrhée (selles brutalement plus liquides et plus fréquentes) surtout si associées à des vomissements.
- N’a pas de selles depuis 48h au cours de la première semaine de vie.
- A une jaunisse associée à des difficultés d’alimentation (bébé endormi) ou à des selles très pâles ou blanches.
- A un comportement inhabituel : très agité, cris aigus ou au contraire peu réactif, cris faibles.
Sa sécurité
Couchez votre bébé uniquement sur le dos, seul dans son propre lit rigide et profond, sur un matelas ferme, dans une « gigoteuse » ou « turbulette » adaptée à sa taille, sans couverture ni oreiller ni couette.
Ne le couvrez pas trop. La température de la chambre doit être à 19°C.
Ne laissez jamais votre bébé seul même quelques instants : dans son bain, sur la table à langer, sur un lit d’adulte, dans votre voiture, à la garde d’un autre enfant, avec un animal même familier.
Ne fumez pas en présence de votre bébé.
En voiture, attachez votre bébé avec un dispositif homologué adapté à son poids.
Son carnet de santé
Remis à la maternité, il est le lien indispensable entre les différents professionnels et vous.
Conservez-le dans le sac du bébé.
Vous y trouverez de nombreux conseils importants.
Informations utiles pour vous
Ne restez pas isolée
Parlez aux professionnels de santé qui vous entourent (sage-femme, médecin, puéricultrice, auxiliaire de puériculture, pharmacien, kinésithérapeute, professionnels de PMI, etc.)
En cas de tristesse, irritabilité, sentiment de culpabilité.
En cas de perte d’urines à l’occasion d’un effort même minime.
En cas de douleurs.
Quelles que soient les difficultés que vous rencontrez.
Demandez l’aide de votre entourage
Il est normal d’être fatiguée : prenez soin de vous, ne restez pas isolée et ménagez-vous !
Quand consulter ?
Appelez les urgences (112/15/18) si :
Vous saignez beaucoup : le sang qui coule est très rouge, mouille complètement plusieurs maxi-serviettes hygiéniques en deux heures. Le saignement ne diminue pas.
Vous avez des difficultés à respirer ou vous ressentez une douleur à la poitrine.
Appelez votre médecin ou votre sage-femme à la maternité 05 56 76 57 37 si :
Vous avez de la fièvre (>38°C).
Vos seins sont rouges et font mal. Vous avez l’impression d’avoir la grippe et vous pouvez avoir de la fièvre.
Vous constatez des changements au niveau de la cicatrice (périnéale ou de césarienne) : elle devient plus douloureuse, très rouge voire avec un écoulement.
Vos pertes vaginales sont malodorantes ou vos saignements vous inquiètent.
Vous avez mal lorsque vous urinez : sensation de brûlure en allant aux toilettes, ou difficultés à uriner.
Vos jambes sont gonflées, rouges voire douloureuses.
Ce dont vous pouvez bénéficier
- Un entretien post-natal : proposé préférentiellement entre J8 et J15, il est réalisé actuellement avec une sage-femme en deux séances remboursées, pour aborder votre vécu de l’accouchement et vous apporter un soutien durant les premières semaines à la maison.
- Des visites supplémentaires : selon vos besoins et l’appréciation du professionnel en charge du suivi.
- Si vous choisissez d’allaiter, un contact possible pour un soutien à l’allaitement maternel par un professionnel (sage-femme, médecin, puéricultrice, consultants en lactation, associations d’allaitement).
La contraception après l’accouchement
Contraception orale
La contraception orale est le fait de prendre une pilule.
En cas d’allaitement
L’allaitement n’est pas un moyen contraceptif.
Si vous allaitez, seule une pilule micro progestative peut vous être prescrite. En effet, les pilules classiques avec des œstrogènes sont contre indiquées du fait du passage des œstrogènes dans le lait maternel. Ces pilules sont à débuter au 21ème jour après l’accouchement. Elles sont à prendre sans interruption (28 comprimés, un par jour) et à heure fixe pour permettre leur efficacité.
En l’absence d’allaitement
Deux types de contraception peuvent vous être proposés :
- Une pilule micro progestative : Elle sera à débuter le 21ème jour après l’accouchement et sera prise en continu sans interruption (28 comprimés).
- Votre pilule habituelle : Vous pourrez reprendre cette pilule dès le 21ème jour après l’accouchement mais nous vous conseillons d’attendre votre retour de couches, c’est-à-dire environ 6 semaines après l’accouchement.
En effet, des risques plus importants de phlébite sont décrits avec les pilules à base d’œstrogènes, surtout reprises précocement.
Contraception non orale
Différents modes de contraception peuvent vous être proposés :
- Contraception locale
Des préservatifs masculins associés ou non à des spermicides peuvent être utilisés quel que soit le mode d’allaitement, notamment s’il existe une contre-indication aux autres modes de contraception. - Stérilet
L’allaitement ne contre indique pas le stérilet.
Si vous souhaitez un stérilet, celui-ci pourra vous être posé dès la 6e semaine après l’accouchement (involution utérine, diminution du risque infectieux) le plus souvent lors des règles.
Les stérilets à base de progestérone ne sont pas contre indiqués.
Une contraception d’attente pourra vous être proposée entre l’accouchement et la pose du stérilet, le plus souvent par une pilule micro progestative. - Implant sous cutané
Si vous avez une tendance à oublier votre pilule, un dispositif sous cutané à base de progestérone peut vous être prescrit quel que soit votre mode d’allaitement. Celui-ci pourra vous être mis, sous anesthésie locale avant votre départ. Il est efficace 3 ans mais sachez qu’il peut être à l’origine d’absence de règles ou à l’inverse de saignements répétitifs. - Patchs et anneaux vaginaux œstroprogestatifs
Ils peuvent vous être proposés si vous n’allaitez pas à partir du 21ème jour, suivant votre accouchement.
La sécurité de votre enfant…
Votre enfant est votre bien le plus précieux. Gardez-le toujours au plus près de vous. Ne le laissez jamais seul.
Lors de vos passages dans la salle de bain, veillez à laisser la porte de celle-ci ouverte afin de le surveiller au mieux.
Si vous deviez vous absenter, il est impératif de confier votre enfant à une personne de confiance et de le signaler à l’équipe soignante.
Si votre enfant devait bénéficier d’une consultation ou d’un examen en dehors de votre chambre, vous devez l’accompagner sauf si vous êtes dans l’incapacité totale de le faire. Seule l’équipe soignante est habilitée à s’occuper de votre enfant.
En cas de doute, n’hésitez pas à utiliser l’appel malade.
Pour votre sécurité, le service de suites de naissances est équipé d’un système de vidéo protection ainsi que d’un accès contrôlé la nuit et la matinée.
…et de vos biens
Nous vous rappelons que l’hôpital est un lieu public avec les risques que cela comporte en termes de sécurité matérielle.
Pendant votre hospitalisation, nous vous recommandons expressément de ne conserver avec vous que les valeurs indispensables. Prenez soin, tout comme vous le feriez chez vous, de ranger et de protéger vos objets personnels pouvant attirer la convoitise (ordinateur, mp3, appareil photo, portefeuille, chéquier, carte bancaire, pièces d’identité, clefs de voiture et/ou d’appartement, …). Confiez tout ce qui ne vous est pas indispensable à vos proches et déposez vos objets de valeur dans le coffre du bureau des admissions.
Le respect de ces quelques règles vous permettra de profiter pleinement de votre séjour.
La surveillance du nouveau-né
Votre bébé reste le plus souvent près de vous dans la chambre, la proximité favorisant le lien mère/enfant. (Reconnaissance de ses pleurs, alimentation plus facile…).
Votre bébé est couché sur le dos dans son berceau. Durant votre séjour en maternité, vous ou votre conjoint effectuerez les soins quotidiens de votre enfant guidés par une auxiliaire de puériculture.
Tous les jours, votre bébé sera pesé, on surveillera sa température. Le rythme des repas et du sommeil est propre à chaque enfant.
L’équipe soignante vous accompagnera et vous guidera à chaque instant dans la découverte de bébé. N’hésitez pas à nous solliciter.
ATTENTION ! BEBE FRAGILE
Le système immunitaire de bébé n’est pas tout à fait mature. Aussi, pour mieux le protéger, il est demandé à toute personne désirant le prendre dans ses bras, de se laver soigneusement les mains avant ou d’utiliser la solution hydro alcoolique à disposition à l’entrée et dans votre chambre.
Un nouveau-né dort énormément. Il faut respecter ses rythmes. Sauf indication contraire, sur prescription médicale, nous vous conseillons de ne pas réveiller un enfant qui dort. La position de l’enfant pendant son sommeil est importante. Le ministère de la santé recommande le couchage sur le dos dès la naissance.
Tous les bébés pleurent, c’est leur moyen d’exprimer différents états (faim, fatigue, inconfort…). Au fil des jours, avec l’aide de l’équipe, vous allez découvrir la signification de ces pleurs.
Sauf raison majeure à discuter avec l’équipe, la place de bébé est d’être auprès de vous 24h sur 24h.
Durant votre séjour à la maternité, votre enfant sera examiné par le pédiatre en votre présence. Il remplira le certificat du huitième jour.
Il bénéficiera avec votre accord de dépistages systématiques.
Ils sont effectués en général au 3ème jour. Une plaquette explicative vous sera remise et une autorisation signée de votre part vous sera demandée.
De même, le dépistage de la surdité est systématique. Cet examen est indolore et s’effectue à l’aide d’un appareil relié à une petite sonde placée au niveau de l’orifice auditif.
Le carnet de santé
Il vous sera remis par la sage-femme avant votre départ. Il est à conserver très précieusement.
Il constitue un lien entre les différents médecins qui interviennent pour le suivi médical de votre enfant.
Le transfert de bébé
Si votre enfant présente une pathologie ou nécessite une surveillance spécifique, il peut être dirigé vers:
- le service de néonatalogie d’un établissement du Réseau Périnat Aquitain
- le service de réanimation néonatale du CHU de BORDEAUX
Il vous sera possible d’être auprès de votre bébé et selon la disponibilité du service vous pourrez le rejoindre en chambre mère-enfant.
Préparez votre retour à la maison avant l’accouchement
Si vous et votre bébé êtes en bonne santé, votre séjour à la maternité sera relativement court. Il vous faut donc anticiper votre sortie de maternité.
Choisissez avant votre accouchement la sage-femme ou le médecin qui assurera votre suivi et celui de votre bébé à votre retour et prenez contact avec elle/lui dès maintenant pour anticiper votre retour.
Votre gynécologue, votre sage-femme ou les professionnels de la maternité peuvent vous conseiller.
Posez-leur des questions concernant les rendez-vous à prévoir, les avantages et les inconvénients d’un séjour standard, d’une sortie précoce, etc.
Il sera plus facile pour vous ou votre maternité d’obtenir un rendez-vous avec eux rapidement après la naissance.
Le retour à la maison
Pour Maman
Une ordonnance vous sera remise pour la poursuite de votre traitement à domicile.
Nous vous conseillons de prendre sans tarder votre rendez-vous auprès de votre médecin ou sage-femme pour la visite post-natale avant la fin du 2ème mois.
N’oubliez pas de passer au bureau des entrées
Pour Bébé
C’est le pédiatre qui autorise la sortie de l’enfant.
En cas d’allaitement artificiel, prévoyez une boîte de lait maternisé.
N’oubliez pas la visite médicale du premier mois de votre enfant.
En cas d’allaitement maternel vous pouvez rencontrer la sage-femme consultante en lactation sur rendez-vous en téléphonant au 05 56 76 57 35 Une fois de retour à la maison, si vous avez le moindre souci, n’hésitez pas à prendre contact avec le service au 05 56 76 57 37, une sage-femme pourra vous répondre.
La bonne attitude en santé environnementale
Conseils pratiques de bons gestes à adopter pour réduire au quotidien l’exposition aux substances polluantes dans l’environnement intérieur.
Pour une grossesse dans un environnement sain
Nous faisons entrer dans nos maisons toutes sortes de substances chimiques au quotidien (produits d’entretien, cosmétiques…).
Dès la période intra-utérine, ces substances peuvent entrer en interaction avec le métabolisme vulnérable du bébé.
Dans tout le logement : agir sur la qualité de l’air intérieur
- Ayez un système de ventilation efficace (VMC)
- Aérez : renouvelez l’air en créant un courant d’air durant 5 mn (pendant le ménage par exemple)
- Préférez les moustiquaires pour ne pas utiliser de diffuseur d’insecticide
- Evitez les sprays déodorants (parfums d’ambiance, désodorisant toilette…)
- Réagissez à une odeur forte ou à une moisissure significative d’un signe de pollution de l’air (humidité, plastiques, produits…)
Dans tout le logement : faire le ménage sans polluer
- Nettoyez en l’absence des enfants
- Assurez vous du bon fonctionnement de la ventilation (VMC), et/ou aérez
- Limitez le nombre de produits et vérifiez que les contenants soient bien fermés
- Respectez les dosages et les dilutions
- Privilégiez les microfibres, le nettoyage vapeur
- Eliminez les produits toxiques et évitez les produits contenant des substances pourvues d’un des symboles de danger ci-contre
- Privilégiez toujours et de façon générale les produits porteurs d’un label écologique fiable et exigeant (quelques exemples ci-dessous)

Réduire l’exposition
- Bien reconnaitre les produits d’hygiène d’après l’étiquette
- Supprimez tous les produits porteurs du logo «Dangereux pour les enfants de moins de 36 mois»
- Evitez l’application de produits directement sur la peau des enfants (peinture avec les mains, les pieds, le corps) y compris le maquillage
- Rangez les peintures dans une armoire fermée dans une pièce dédiée
Les produits simples
- Le vinaigre blanc alimentaire est une solution d’acide fort anticalcaire. Il peut être adoucisseur de linge, détartrant, détachant. Son usage se fera en l’absence des enfants.
- Le bicarbonate de sodium, anti acide dont la poudre peut être utilisée pour nettoyer et désincruster les surfaces.
- Le savon simple, noir, d’Alep ou de Marseille, à base d’huile végétale et d’une base forte (soude ou potasse), il solubilise les graisses et son effet bactéricide pour le lavage des mains est reconnu.
Dans la cuisine
- Evitez de réchauffer les repas dans des récipients en plastique pour éviter la migration de substances dans les aliments par la chaleur ou au moins changez tous les récipients en plastique ou en mélaminé qui présentent des signes d’usure.
- Privilégiez pour la cuisson la vaisselle en verre, en inox ou en porcelaine.
- Il n’est plus nécessaire de stériliser les biberons et les tétines. Le biberon en verre reste néanmoins moins sensible à l’usure et à la chaleur du lave-vaisselle que les matériaux en plastique.
- Epluchez et lavez les fruits et les légumes pour éliminer les résidus de pesticides.
La préparation de la chambre du bébé
- Planifiez les travaux de la chambre du bébé au plus tôt (au moins un mois avant son arrivée)
- Futures mamans : Evitez de faire les travaux vous-même !
- Aérez les meubles neufs (dans le garage par exemple) avant de les introduire dans la chambre pour éliminer au maximum les polluants qui peuvent être émis par certains matériaux (peintures, meubles, décoration : encore une fois vérifiez les logos sur les produits !)
Dans la salle de bain
- Limitez le nombre de produits
- Evitez les produits sans rinçage (lingettes, lait de toilette, eaux parfumées). Préférez de l’eau et un savon simple
- Evitez les désodorisants et produits en sprays (parfums, laques) qui peuvent faire inhaler des substances nocives.
Les produits d’hygiène corporelle
pour les enfants
- Limitez l’utilisation des produits cosmétiques
- Privilégiez le savon simple, les dentifrices enfants labellisés, et plus généralement les produits avec une liste d’ingrédients courte, sans parfum et si possible avec un label de confiance
- Evitez les lingettes pré-imprégnées et les produits sans rinçage (laits, eaux parfumantes…)
pour les adultes
- Procédez à une hygiène des mains par lavage à l’eau et au savon simple de manière scrupuleuse
pour les crèmes solaires
- Préférez les crèmes solaires labellisées mais privilégiez les protections physiques (ombre, chapeau, tee-shirt).
Pour un environnement sain pour le bébé
A la naissance, l’organisme immature des enfants est plus perméable aux produits présents dans leur environnement : ainsi les bébés sont particulièrement vulnérables à la présence de substances toxiques dans leur quotidien.
La chambre du bébé
- Aérez au moins 10 minutes par jour en l’absence du bébé pour renouveler l’air. Evitez les produits d’ambiance dans sa chambre (émission de substances chimiques pouvant être toxiques !)
- Utilisez les produits de nettoyage du matelas à langer en l’absence de l’enfant
- Attention aux huiles essentielles : ce sont des produits très concentrés et très actifs, à manipuler avec beaucoup de précaution.
Les vêtements du bébé
- Achetez des vêtements plutôt simples en coton sans motifs ni imprimés plastifiés qui peuvent contenir des substances indésirables.
- Ne mettez pas la peau fragile du bébé en contact avec des vêtements neufs sans les laver avant.
Les jouets
- Lavez et aérez tous les jouets et peluches avant de les donner au bébé.
- Ne laissez pas le bébé porter n’importe quel jouet en plastique ou en bois peint ou vernis à la bouche car il peut contenir des substances chimiques pouvant être toxiques. Là encore recherchez sur le produit les logos de labels de confiance.
Lorsque bébé grandit, pensez au « fait maison », notamment pour la pâte à modeler, qui peut être réalisée uniquement à base de produits alimentaires disponibles dans vos cuisines. On trouve également des livres de recettes pour réaliser des peintures végétales avec les enfants.
Pour aller plus loin…
L’ADEME édite une brochure intitulée «Comprendre les logos environnementaux sur les produits », téléchargeable sur le site : www.ecocitoyens.ademe.fr
Certaines associations comme le WECF informent via des guides à télécharger sur www.projetnesting.fr
Agence Régionale de Santé Nouvelle Aquitaine : www.ars.nouvelle-aquitaine.sante.fr
Association Les alternatives de Lilly : www.lesalternativesdelilly.org
Votre suivi et celui de votre bébé
La sage-femme ou le médecin qui vous a suivie pendant votre grossesse peut assurer votre suivi et celui de votre bébé.
Ou bien
Vous pouvez aussi obtenir les coordonnées de sages-femmes ou médecins travaillant près de chez vous auprès :
- Du professionnel qui a suivi votre grossesse
- De votre médecin traitant
- D’un pédiatre: 05 56 76 34 53
- De la maternité : 05 56 76 57 37
- Du centre de Protection Maternelle et Infantile (PMI)
- D’une sage-femme libérale
L’alimentation du nouveau-né
L’allaitement maternel
C’est l’alimentation la mieux adaptée au bébé. Cependant, il vous appartient de choisir la façon dont vous voulez nourrir votre enfant.
L’allaitement maternel peut être d’une durée variable selon vos désirs.
Des complications mineures (crevasses, engorgements) peuvent survenir lors du séjour en maternité et être évitées par de simples conseils.
En cas d’allaitement maternel, les enfants sont nourris à la demande. Vous pourrez contacter différents organismes de soutien à l’allaitement, vous trouverez les informations nécessaires auprès des services de maternité et dans le carnet de santé de votre enfant.
Afin de vous préparer à l’allaitement, des informations seront données lors des séances de préparation à l’accouchement.
Comment bien recueillir, conserver et transporter le lait maternel en toute sécurité ?
Premiers gestes recommandés
Prenez une douche et changez de sous-vêtements quotidiennement.
Les méthodes de recueil (tire-lait manuel ou électrique, expression manuelle) peuvent vous être expliquées à la maternité, dans les centres de protection maternelle et infantile (PMI), éventuellement par votre pharmacien, votre médecin ou auprès d’une association.
Nettoyage du matériel
Avant toute manipulation, lavez-vous soigneusement les mains.
Avant la première utilisation
– lavez à l’eau chaude additionnée de liquide vaisselle, le biberon et ses accessoires ainsi que le tire-lait
– rincez bien
– laisser sécher sans essuyer.
Après utilisation
– videz le biberon
– rincez au robinet à l’eau froide
– plongez le biberon et ses accessoires dans de l’eau chaude additionnée de liquide vaisselle
– nettoyez le biberon avec un goupillon et rincez.
Le tire-lait doit être rincé sous le robinet d’eau froide pis plongé avec le biberon dans l’eau chaude.
Eventuellement vous pouvez ébouillanter le biberon (évitez la stérilisation à froid).
– laissez sécher sans essuyer.
– jetez les ustensiles abimés ou usagés et remplacez-les par du matériel neuf.
Si vous possédez un lave-vaisselle, lavez tous les accessoires en utilisant un cycle complet à 65°C, à l’exception des tétines en caoutchouc.
Recueil du lait maternel
– lavez vous soigneusement les mains
– installez vous dans un endroit propre
– posez le biberon et le tire-lait sur un plan de travail bien nettoyé
– tirez votre lait de l’un des deux seins selon le besoin
Le lait maternel est l’aliment idéal de votre bébé.
Conservation du lait maternel
– si le volume souhaité de lait est recueilli en une seule fois, fermez le biberon avec le couvercle étanche
– si le volume souhaité de lait est recueilli en plusieurs étapes, ne versez pas le lait tiré tiède directement dans le biberon déjà réfrigéré mais refroidissez ce nouveau biberon au réfrigérateur puis versez son contenu dans le biberon de conservation.
– notez la date et l’heure du premier recueil de lait sur le biberon
– ajoutez le nom et le prénom de l’enfant, si le lait doit être donné en dehors du domicile (ex : crèche, assistante maternelle…)
– le biberon doit être stocké au réfrigérateur à une température de +4°C immédiatement après le recueil du lait
Un réfrigérateur doit être nettoyé une fois par mois
Vérifiez la température de votre réfrigérateur. Ne conservez pas le lait dans la porte du réfrigérateur qui n’est pas assez froide.
Le lait maternel doit être consommé dans les 48h après le premier recueil.
Congélation du lait maternel
Si le lait maternel doit être conservé plus de 48h, congelez-le à -18°C dès que vous l’avez recueilli.
– vérifiez la température de votre congélateur (-18°C)
– ne stockez pas le lait au freezer ou dans le compartiment à glaçons
– veillez à ne remplir le biberon qu’aux trois quarts.
– le lait maternel ainsi stocké peut être conservé pendant 4 mois au congélateur (-18°C)
Pour le décongeler, placez-le au réfrigérateur au moins six heures avant l’heure prévue pour la consommation. Le lait maternel ainsi décongelé doit être conservé au réfrigérateur et consommé dans les 24h, sinon il doit être jeté.
Le lait décongelé ne doit pas être recongelé. Il ne faut pas ajouter de lait fraichement recueilli à un biberon de lait congelé.
Réchauffage
– faites tiédir le lait en plaçant le biberon au bain-marie, dans une casserole ou un chauffe-biberon
Ne réchauffez pas le biberon à l’aide d’un four à micro-ondes pour éviter tout risque de brûlures.
– si le lait est à température ambiante, il doit être bu dans l’heure
– vérifier la température du lait en versant quelques gouttes sur la face interne de votre avant-bras
– tout reste de biberon préparé non consommé doit être jeté
Transport du lait maternel
Si nécessaire, transportez le biberon de lait maternel froid dans une glacière ou un sac isotherme avec un pack de réfrigération
N’excédez pas une heure de transport. Le lait doit être replacé dans le réfrigérateur à +4°C à l’arrivée
En raison du risque de botulisme infantile, maladie rare mais très grave due à une bactérie, ne donnez pas de miel aux nourrissons de moins de 1 an, ni au doigt, ni à la cuillère, ni sur la tétine.
L’allaitement artificiel
Si votre préférence se porte sur l’allaitement artificiel, par choix ou par obligation (chirurgie mammaire, traitement médicamenteux) la montée de lait physiologique sera alors interrompue par différents moyens (homéopathie).
Les biberons de lait sont fournis par la maternité pendant la durée de séjour.
Il est conseillé de respecter un temps minimum de digestion entre deux biberons.
Il est souhaitable de prévoir pour le retour à la maison le matériel nécessaire à la préparation des biberons.
Des associations pour vous aider
Pour vous aider dans la vie de tous les jours avec votre bébé, ou pour votre allaitement, des associations assurent une permanence téléphonique, donnent des informations en ligne et organisent des réunions départementales gratuites.
Il existe sur la région un réseau de santé qui accompagne la naissance.
Il relie autour de vous, un ensemble d’établissements, publics et privés, ainsi que des professionnels de santé, libéraux et de PMI, des associations de parents et de professionnels.
Son rôle est de coordonner les actions des professionnels et d’informer les parents.
Il garantit, à travers une charte, la qualité du suivi de votre grossesse et de la naissance de votre enfant.
90% des grossesses se déroulent normalement. Toutes les maternités du réseau peuvent vous accueillir.
Elles travaillent en liaison les unes avec les autres et vous offrent toutes des soins adaptés à votre situation, avec une équipe d’obstétriciens, de sages-femmes, d’anesthésistes, de pédiatres et de puéricultrices.
Certaines sont équipées d’un service de néonatologie (soins pour les nouveau-nés à risque) et d’autres d’un service de réanimation pour le bébé et la maman.
Site officiel en périnatalité : www.perinat-france.org
Mais encore…
Collectif Inter Associatif Autour de la Naissance (CIANE) : http://ciane.net/Ciane/liteAssociationsMembres
Allo Parents-bébés : www.alloparentsbebe.org et son numéro vert d’aide et de soutien à la parentalité (dès la grossesse et jusqu’aux trois ans de l’enfant) 0800 00 3456
LecheLeague : www.IIIfrance.org
Solidarilait : www.solidarilait.org
Coordination Française pour l’Allaitement Maternel (CoFAM) : www.coordination-allaitement.org
Associations locales :
Une aide à domicile peut être assurée par une(e) technicien(ne) d’intervention sociale et familiale (TISF) : pour les coordonnées et modalités de prise en charge, contactez la CAF de votre département.
Une consultation « suivi de l’allaitement » est organisée par une sage-femme tous les mardis : vous pouvez prendre rendez-vous au secrétariat 05 56 76 57 35.
Soyez vigilante !
Les informations que vous trouvez sur Internet (forums de discussions, chat etc.) ne sont pas toujours fiables. La meilleure source d’informations reste votre équipe médicale.
